|
информационно-навигационный раздел
электрофизиологическое исследование
Электрофизиологическое исследование
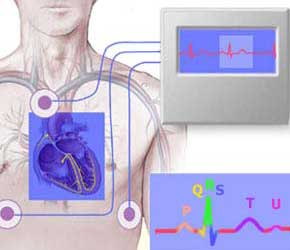
Электрофизиологическое исследование – процедура,
направленная на получение записи биологических потенциалов с внутренней
поверхности сердца, используя при этом специальные электроды-катетеры и
регистрационную аппаратуру.
Проведение специальных видов стимуляции для изучения электрофизиологических свойств проводящей
системы, миокарда предсердий и желудочков. Выявление субстратов аритмии, их локализации и
электрофизиологических характеристик. Контроль лекарственной и/или нефармакологической терапии.
Инвазивное электрофизиологическое исследование сердца (ЭФИ) используется в клинической практике
с конца 60-х годов, когда впервые была описана методика регистрации потенциала пучка Гиса. С тех пор
свое применение в клинической практике нашли различные методы и способы проведения ЭФИ, разнообразные виды
стимуляции и большое количество видов многополюсных электродов.
В настоящее время использование ЭФИ для диагностики и лечения различного рода аритмий и нарушения
проводимости сердца имеют огромное количество центров и клиник.
Появление возможности у врача проведения ЭФИ позволяет изучить основные механизмы аритмий и нарушения
проводимости сердца.
Применение ЭФИ помогает решить три основные задачи:диагностика, лечение (как терапевтическое, так и
хирургическое) и прогнозирование во многих клинических ситуациях.
Методология
Ранние электрофизиологические исследования заключались в регистрации
внутриполюсной электрической активности при спонтанном ритме с помощью обычных электродов для стимуляции.
В современных методах используются электроды, устанавливающиеся в нескольких точках эндокарда для одновременной стимуляции
и регистрациию.
Таким образом, различные электрофизиологические параметры определяются как при спонтанном ритме, так и во время стимуляции.
С помощью программируемой стимуляции можно вызвать множество различных нарушений сердечного ритма, электрофизиологическая
природа которых определяется методом картирования.
Определение метода проведения ЭФИ
Электрофизиологическое исследование сердца (ЭФИ) - это метод исследования больных с нарушениями
сердечного ритма и проводимости. Во время ЭФИ проводится электростимуляция различных отделов
сердца и регистрация электрограмм.
Расположение диагностических электродов
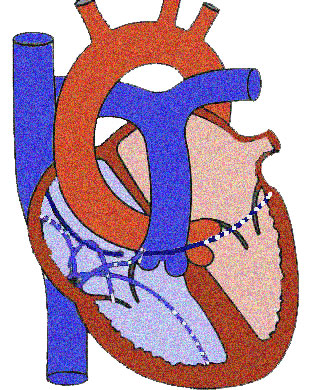
Расположение электродов и их количество зависит от тяжести
аритмии и целей, которые стоят перед электрофизиологом. Многополюсные эндокардиальные электроды проводятся
в полость сердца и устанавливаются в следующих отделах:
1. В область правого предсердия
2. В область правого желудочка
3. Область Гиса
4. Коронарный синус (регистрация левых отделов сердца)
Существуют следующие виды проведения ЭФИ
1. инвазивное
инвазивное в свою очередь подразделяется на три основных вида:
- эндокардиальное (исследование которое применяется для диагностических целей в условиях стационара, без
наркоза и желательно без премедикации)
- эпикардиальное (проводится во время операции на открытом сердце)
- комбинированное (применение двух методов при наличии показаний)
Инвазивное ЭФИ позволяет проводить ЭС любого отдела всех
четырех камер сердца. Поскольку эндокард не имеет болевых рецепторов, то ЭС совершенно безболезненна для
пациента.
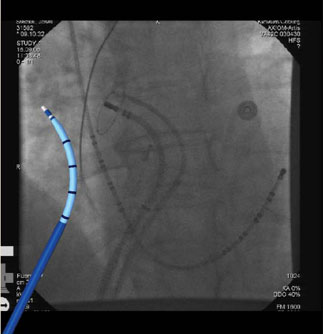 |
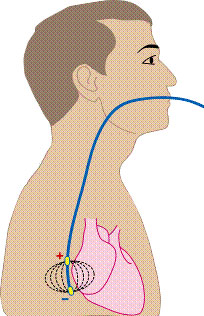 |
| ЭФИ сердца. Расположение электродов |
ЧПЭС. Расположение электрода |
2. неинвазивное (чреспищеводное)
имеет широкий спектр применения от амбулаторно-поликлинических, до стационарных подразделений. Метод для
клиницистов в их клинической деятельности наиболее доступен и менее обременителен для больного.
Диагностические возможности ЧпЭФИ ограничиваются стимуляцией левого предсердия. В ряде случаев,
может быть достигнута стимуляция левого желудочка, но для этого необходимо подавать напряжение с амплитудой
30-60 В (мА), что практически невозможно без применения наркоза.
в начало страницы
Показания к проведению ЭФИ
Направление больных к проведению эндокардиальному ЭФИ сердца осуществляется из
терапевтических и аритмологических отделений районных больниц. Определяется категория больных с неясной
этиологией потерь сознания, пароксизмальными формами наджелудочковых и желудочковых тахикардий, рефрактерность
тахиаритмий к антиаритмическим препаратам.
Клинические показания
- Оценка функции синусового узла у симптоматичных пациентов с подозрением на
дисфункцию синусового узла.
- Повторные обмороки - если не найдены причины при неврологической или неинвазивной кардиологической
оценке
- Атриовентрикулярные блокады (AV-блокады) - бессимптомная блокада неизвестного уровня
- Блокады ножек пучка Гиса - обмороки неустановленной этиологии
- Тахикардии с широкими QRS комплексами - разграничение ЖТ и наджелудочковых тахикардий с абберантными QRS
- Устойчивые ЖТ
- Наджелудочковые тахикардии - (AV - узловые, скрытые дополнительные пути проведения, WPW - синдром и фибрилляция предсердий)
в начало страницы
Диагностическое применение ЭФИ
Применение ЭФИ при диагностике аритмий и нарушений проведения зависит не только от природы нарушений ритма,
но и от его клинических последствий. Целый ряд тахиаритмий подразумевает немедленное обращение к кардиохирургу, так как их терапевтическое лечение
бесперспективно и даже опасно.
Прежде чем приступить к инвазивным диагностическим исследованиям, необходимо провести тщательный анализ результатов неинвазивных
электрофизиологических тестов, начиная от ЭКГ в 12 отведениях и кончая динамическим исследованиями, такими как
амбулаторное холтеровское мониторирование или тесты с физической нагрузкой.
Необходимые процедуры для ЭФИ
|
Процедура |
Цель |
|
Анамнез и физикальное
обследование |
Выявление и дифференциальная
диагностика кардиологической и неврологической патологии
Выяснение факторов,
провоцирующих эпизоды аритмии
Детализация синкопальных
состояний |
|
Неврологическое
обследование |
|
|
ЭЭГ |
Исключение патологической
активности ЦНС |
|
КТ/МРТ |
Выявление патологических
очагов |
|
Каротидная
допплерография |
Выявление значимой
цереброваскулярной недостаточности |
|
ЭКГ в 12
стандартных отведениях |
Рубцовые изменения
миокарда
Нарушения
внутрижелудочковой проводимости
Удлинение интервала
QT
Синдромы предвозбуждения
желудочков |
|
Суточное мониторирование
ЭКГ |
Соответствие возникновения
симптоматики и изменениями на ЭКГ
Количественная оценка
эктопической
активности
Суточная динамика
аритмий |
|
Ортостатический наклонный
тест |
Диагностика
вазовагальных/
вазодепрессорных обмороков |
|
ЭхоКГ |
Определение размеров камер
сердца
Оценка сократительной
способности
Обнаружение локальных гипо- и
акинезий
Выявление внутрисердечной
патологии |
|
Стресс-тест
|
Выявление преходящей
ишемии
Оценка аритмогенной функции
катехоламинов |
|
КТ – компьютерная
томография; МРТ – магниторезонансная томография; ЦНС – центральная
нервная система; ЭхоКГ – эхокардиография; ЭЭГ –
электроэцефалография. |
Наджелудочковые тахикардии у молодых и практически здоровых людей иногда вызывает незначительную симптоматику либо не
вызывает никаких симптомов. Та же аритмия у больного человека с пораженем коронарных артерий может обусловить
возникновение стенокардии, инфаркта или застойной сердечной недостаточности.
Нарушения ритма могут вызвать проявления различных неврологических, сердечных, легочных и общих симптомов. Сниженные
резервные возможности сердца при сердечно-сосудистых и легочных заболеваниях могут усугубить имеющиеся клинические
проявления.
в начало страницы
Применение ЭФИ при оценке эффективности антиаритмических препаратов
Для оценки антиаритмических препаратов преимущественно используют
метод чреспищеводной электрокардиостимуляцию (ЧпЭС).
Электрофизиологическое серийное тестирование медикаментов позволяет точно подобрать медикаментозные средства,
которые могут эффективно предупреждать пароксизмы аритмий, а также прогнозировать и контролировать
продолжительность терапевтического успеха.
ЭФИ с целью определения антиаритмической эффективности медикаментов проводится при наличии положительных ответов
на два следующих вопроса:
идентична ли спровоцированная тахикардия возникающей спонтанно?
позволяют ли наблюдаемые во время ЭФИ с внутривенным введением медикаментов изменения
электрофизиологических параметров прогнозировать эффективность лечения?
В клинической практике выделяются абсолютные и относительные показания к проведению электрофизиологического
тестирования медикаментов:
I. Абсолютные:
1) В анамнезе приступы нарушений сердечного ритма, подтвержденные результатами ЭФИ.
2) Отсутствие или утрата антиаритмической эффективности медикаментозного лечения, особенно при наличии в
анамнезе потерь сознания или других признаков нарушения гемодинамики.
II. Относительные:
1) Во время ЭФИ не находят показаний к имплантации электрокардиостимулятора, дефибриллятора, или радикальному
хирургическому лечению.
2) На фоне электростимуляционного лечения возникают пароксизмы тахикардии - необходимость сочетания с
медикаментозным лечением.
3) Рецидивирование тахикардии после хирургического лечения.
4) Целью медикаментозного тестирования во время проведения ЭФИ является нахождение антиаритмического препарата,
прекращающего тахикардию, идентичную возникающей спонтанно, или предупреждающего ее провоцирование.
После определения возможности провоцирования и купирования тахикардии проводят острую фармакологическую пробу.
С этой целью, на фоне индуцированного пароксизма, не менее чем через 5 минут после его начала, больному внутривенно
медленно, под мониторным контролем, вводится антиаритмический препарат и определяется его действие на аритмию путем
проведения сравнительной оценки электрофизиологических параметров сердца
до и после введения препарата. Доза препарата не должна превышать расчетную (слайд 18), но
если восстановление синусового ритма происходит раньше, инфузия может быть
прекращена.
Первоначально оценивается купирующий эффект препарата. Если по истечении времени, достаточного для его
проявления, синусовый ритм не восстановился, вновь осуществляют вагусные приемы. При их неэффективности
пароксизм купируют с помощью ЭС, что не исключает в дальнейшем оценки протекторного действия препарата.
После восстановления синусового ритма повторяют исследование, предшествовавшее медикаментозной пробе,
для оценки протекторного действия препарата. Следует отметить, что, в некоторых случаях, один и тот же препарат
способен купировать пароксизм и не предупредить его возникновения, и наоборот.
Рекомендуется в течение одного дня исследовать эффективность лишь одного, реже двух препаратов.
Исследование эффективности нескольких медикаментов в течение одного исследования приемлемо
лишь при возможности определения концентрации препарата в крови пациента - с тем чтобы предыдущий препарат
не влиял на действие последующего.
Отмечаются три возможных варианта действия препарата:
I. положительное действие;
1) тахикардия прекращается;
2) использование препарата предупреждает (ранее возможное) провоцирование аритмии;
3) устойчивая тахикардия переходит в неустойчивую;
4) увеличивается длительность кардиоцикла (уменьшается ЧСС) во время пароксизма.
5) затруднение провокации пароксизма (сужение "окна" тахикардии более чем в два раза, необходимость
более агрессивных методов стимуляции, появление чувствительности тахикардии к вагусным приемам).
II. Отсутствие какого бы то ни было влияния на тахикардию.
III. Отрицательное действие (аритмогенный эффект):
1) пароксизмы тахикардии становятся более тяжелыми;
2) снижается агрессивность методов индукции тахикардии;
3) проявляются побочные эффекты (они возможны и при первых двух вариантах воздействия на тахикардию).
Наличие протекторного действия позволяет назначать препарат для перорального приема в дозах, позволяющих
достичь концентрации в крови, сходной с таковой при внутривенном введении. Через несколько дней (после достижения
необходимой концентрации препарата в сыворотке крови) необходимо повторить исследование.
Достоверными критериями эффективности подобранной антиаритмической терапии являются отсутствие пароксизмов
или существенное снижение их частоты и продолжительности, облегчение условий их купирования.
В заключение можно сделать следующие обобщения:
1) ЭФИ позволяет подобрать антиаритмические препараты для прекращения и/или предупреждения пароксизмов
тахикардии;
2) медикаментозное тестирование при ЭФИ значительно сокращает время поиска эффективного препарата, в то
время как другие методики тестирования (без применения стимуляции) являются довольно продолжительными;
3) если все антиаритмические препараты неэффективны, возникают показания к проведению немедикаментозного
лечения (электростимуляционного или радикального хирургического).
в начало страницы
Дозы антиаритмических препаратов для проведения острых фармакологических проб.
|
Антиаритмический препарат |
Доза, мг/кг |
Максимальная доза,
мг |
1 класс:
блокаторы натриевых каналов |
1a
подкласс |
Новокаинамид |
10-20 |
1000 |
Ритмилен
(дизопирамид) |
2 |
150 |
Аймалин |
|
50 |
Этмозин |
|
150 |
1b подкласс |
|
|
Лидокаин |
|
250 |
Мекситил |
|
250 |
Дифенин |
|
300 |
1c подкласс |
|
|
Этацизин |
0,25-1 |
50 |
Аллапинин |
|
20 |
Пропафенон |
1-2 |
140 |
2 класс:
B-адреноблокаторы |
Пропранолол |
0,1-0,2 |
10 |
3 класс: блокаторы калиевых каналов |
Кордарон (амиодарон) |
5-10 |
300 |
Соталол |
0,2-1,5 |
150 |
4 класс:
блокаторы кальциевых каналов |
Изоптин (верапамил) |
|
10 |
Дилтиазем (кардил) |
0,075-0,15 |
20 |
Перед исследованием необходимо отменить все антиаритмические препараты не менее чем за 5 периодов
полувыведения. На практике ЭФИ проводится не ранее чем через 2 суток (в случае приема кордарона -
30 суток) после отмены всех кардиотропных препаратов. ЭФИ должно проводиться, по возможности, без
премедикации или с минимальной седатацией пациента.
в начало страницы
Методика проведения ЭФИ
ЭФИ проводится в специально оборудованной рентгеноперационной. Оснащение операционной должно включать в
себя необходимое оборудование для возможного экстренного оказания всех видов реанимационных мероприятий.
Подготовка пациента осуществляется по общим правилам для проведения катетеризационных вмешательств на
крупных сосудах.
Проведение общего наркоза для проведения ЭФИ не показано. Если нет необходимости, не
применяются и другие седатирующие препараты, в связи с их вагусными или симпатическими влияниями на сердце.
Отменяются все препараты, имеющие антиаритмическое влияние на сердце.
В большинстве случаев катетеры вводят в правое сердце, что требует доступа через венозную систему (бедренная,
передне-кубитальная, подключичная и яремная вены). Пункция проводится под местной анестезией раствором
новокаина или другим анестетиком.
Проведение и установка электродов осуществляется под рентгеноскопическим контролем. Места
установки электродов определяются задачей проведения ЭФИ. Наиболее
общепринятой схемой установки является следующая: двух – четырехполюсный
электрод в правом предсердии, четырех – шестиполюсный электрод в коронарный синус, четырех – шестиполюсный
электрод в области пучка Гиса, двухполюсный электрод - в области верхушки правого желудочка.
Правое предсердие. Для установки электродов в правое
предсердие могут использоваться разные доступы - вены как верхних, так и нижних конечностей. Если катетер в
правом предсердии необходим для регистрации потенциала правого предсердия или его стимуляции, то, как
правило, электрод устанавливается в синоатриальной области. При подозрении, что аритмогенным является правое
предсердие, в нем могут устанавливаться многополюсные электроды.
Коронарный синус. Электрод в коронарный синус
наиболее удобно вводить через левую подключичную вену. Наиболее часто в коронарный синус вводят четырех-шестиполюсный
электрод для регистрации потенциалов левого предсердия и левого желудочка.
Левое предсердие. Прямое введение электрода в левое
предсердие редко бывает необходимо, если это не связано с картированием непосредственно левого предсердия или
анатомических структур, доступ к которым возможен только через него. При наличии незаращенного овального
окна доступ к левому предсердию упрощается, при отсутствии, появляется необходимость в пункции межпредсердной
перегородки, что требует наличия необходимого инструментария и опыта.
Электрограмма пучка Гиса. Используется практически
при каждом ЭФИ. Запись электрограммы пучка Гиса необходима для оценки антероградного и ретроградного АВ-проведения.
Активность пучка Гиса отражает двух- или трехфазный потенциал, находящийся на электрограмме между предсердным и
желудочковым комплексами.
Правый желудочек. Электроды в правом желудочке
устанавливаются при исследовании ретроградного ВА-проведения, желудочковой тахикардии, при необходимости экстренной
стимуляции. Наиболее часто используемой позицией является верхушка правого желудочка.
Левый желудочек. Проведение электродов в него обычно
не требуется. Но, при необходимости картирования непосредственно левого желудочка или ретроградно левого АВ кольца,
а также его стимуляции для индуцирования левожелудочковой тахикардии электрод, как правило, проводится ретроградно.
При этом используются бедренные артерии.
После установки электроды соединяются с регистрационной системой. После поступления
биоэлектрического сигнала на вход регистрирующей системы сигнал фильтруется и дифференцируется, что позволяет
более точно увидеть разницу между двумя рядом расположенными спайками. Количество регистрируемых на
экране электрограмм у современных электрофизиологических систем различно, но для более адекватной оценки
получаемых результатов необходимо не менее 12 каналов регистрации.
Проведение ЭФИ осуществляется по базовому, стандартному протоколу:
- Анализ полученных электрограмм. Измерение базовых интервалов на
синусовом ритме (PA, AH, HV). Оценить правильность распространения возбуждения.
- Стимуляция желудочков для оценки ретроградного проведения от желудочков к предсердиям.
- Стимуляция предсердий для оценки функции автоматизма синусового узла, проведения и рефрактерности в
атрио-вентрикулярном узле
- Применение агрессивных методик стимуляции
- Проведение фармакологических проб (введение атропина, астмопента,
аденозина) и повторение всей программы стимуляции.
После окончания проведения диагностического протокола, если необходимо переходят к картированию
уязвимого участка тахикардии, применяя критерии картирования, характерные для каждого вида аритмии.
в начало страницы
Осложнения
Несмотря на все увеличивающийся опыт проведения ЭФИ сохраняется вероятность появления осложнений.
Количество пункций и катетеров увеличивает частоту возможных кровотечений. Грубые манипуляции и
длительное эффективное воздействие в одной точке может привести к перфорации миокарда. Несмотря на применяемые
антикоагулянты сохраняется риск развития тромбоэмболий. Частая, труднокупируемая тахикардия может
приводить к нестабильности гемодинамики.
в начало страницы
|


